
Obecné informace
Takové onemocnění lidského pohybového aparátu, jako je osteochondróza, je v podstatě degenerací kloubní chrupavky a blízké kostní tkáně s častým postižením sousedních cév, svalů a nervových zakončení v patologickém procesu. VV zásadě tento termín může znamenat řadu osteoartikulárních patologií různé lokalizace, včetně kloubů končetin, ale nejčastěji se používá k označení degenerativně-dystrofických změn ve struktuřepřímo do páteře a zejména do meziobratlových plotének.
V důsledku progrese meziobratlové osteochondrózy ztrácí lidské tělo své vlastnosti absorbující nárazy, vlastní pohyblivost a pružnost. Obecně je toto onemocnění páteře velmi rozšířené a v jednom nebou většiny lidí ve věku 40 let je přítomna odlišná míra závažnosti. V závislosti na postiženém segmentu páteře v klinické praxi se rozlišuje cervikální, bederní a hrudní osteochondróza a také jejich smíšené formy, kteréjsou považovány za nejtěžší.
Osteochondróza hrudní páteře, o níž pojednáme v tomto článku, je nejvzácnější formou této patologie, která je způsobena zejména anatomickou strukturou horní části lidské kostry. Tak, v oblasti hrudníku se osteochondrální systém skládá z 12 obratlů, které jsou spojeny pomocí kloubů s žebry, které svými předními konci sousedí s relativně monolitickou hrudní kostí. Taková kosterní struktura poskytuje dostatečnépevný a odolný rám, který chrání orgány hrudní dutiny (srdce, plíce) před zraněním. Kromě toho se obratle tohoto segmentu páteře vyznačují malou výškou a významnou délkou trnitých procesů, které jim dávajípohled na těsně rozmístěné dlaždice. To vše společně omezuje pohyblivost této části zad a negativní vliv fyzické aktivity na ni a chrání meziobratlové ploténky před zničením.
Jako další důvod pro nižší frekvenci detekce osteochondrózy hrudníku u člověka se ve srovnání s bederní a krční osteochondrózou objevuje v této oblasti fyziologická kyfóza (přirozené ohýbání páteře dozadu), díky čemuž většina vnějšího zatížení padá na přední a boční fragmenty obratlů a disků. S rozvojem patologického procesu v segmentu pohybu páteře jsou právě tyto oblasti primárně vystaveny degenerativnímzměny, nicméně kvůli absenci nervových zakončení a membrán míchy v nich není bolest nejčastěji pozorována. V některých případech však ovlivňují negativní transformace v hrudním segmentu páteřezadní fragmenty disků a obratlů a / nebo vertebrálních kloubů, což často vede ke kompresi kořenů míšních nervů. Za takových podmínek dochází k osteochondróze hrudní páteře s radikulárním syndromem, který již existujedoprovázené bolestí různé lokalizace (někdy velmi vzdálené), stejně jako narušení funkčnosti mnoha orgánů lidského těla (játra, plíce, slinivka, srdce atd. ).
Kvůli nejednoznačným a různorodým projevům hrudní osteochondrózy lékaři často nazývají tuto formu patologie „chameleonovou chorobou“, protože se dovedně může maskovat jako příznaky respiračních a zažívacích onemocnění, srdeční sval atd. V této situaci je velmi důležitá správně provedená diferenciální diagnostika, která prostřednictvím různých specifických studií pomůže určit příznaky a léčbu osteochondrózy hrudní páteře.
Taktika a účinnost další terapie bude do značné míry záviset na stupni progrese degenerativně-dystrofického procesu v tkáních páteře. Po rozpoznání patologie v počátečních fázích jejího vývoje je důležité zlepšit stav pacientaje to docela možné pomocí jednoduchých fyzioterapeutických technik a cvičební terapie, ale v případě jeho pozdního odhalení může být nutné provést komplexní chirurgický zákrok. Proto vertebrologové důrazně doporučují, kdyjakékoli časté a / nebo dlouhodobé bolesti zad co nejdříve vyhledejte pomoc odborníka.
Patogeneze
Výskyt osteochondrózy hrudní páteře u žen a mužů je prakticky totožný, protože v patogenezi tohoto onemocnění neexistuje genderová predispozice k nástupu degenerace meziobratlové ploténky. Mnoho let klinických zkušeností s léčbou osteochondrózy však naznačuje, že její první příznaky u mužů se objevují v mladším věku než podobné negativní příznaky u žen. Zejména je to způsobeno skutečností, že osteochondraltkáně ženského těla do určitého věku jsou chráněny hormonem estrogenem, jehož pokles hladiny v době klimakterických transformací slouží jako spouštěč problémů s páteří.
Podle statistických údajů se obecně vyskytuje u většiny starších lidí intervertebrální osteochondróza v různém stupni závažnosti, která ji automaticky zařazuje do skupiny nemocí souvisejících s věkem. Mezitím poslednípo čase následuje výrazné „omlazení“ této patologie až do jejího výskytu v předškolním věku. Z tohoto důvodu nebylo možné stanovit přesnou etiologii a počáteční patogenezi spinální osteochondrózy dodnes. Najednou bylo vyvinuto více než tucet teorií jejího původu a vývoje, včetně hormonálních, infekčních, mechanických, vaskulárních, dědičných, alergických a dalších, ale v praxi žádná z nich nenašla úplné potvrzení.
Dnes lékaři vysvětlují výskyt osteochondrózy součtem doplňkových negativních účinků na tkáně páteře, mezi nimiž je stálé nadměrné zatížení jednoho nebo více pohybů páteřesegmenty vytvořené ze dvou sousedních obratlů (horní a dolní) a disk umístěný uprostřed. Paradoxně může být takové přetížení důsledkem jak nadměrné fyzické práce páteře, tak výsledkujeho dlouhodobý nález v nepřirozené poloze pro záda. Například prodloužená práce nebo studium vsedě u stolu je jedním z hlavních faktorů ve vývoji degenerativně-dystrofických změn ve struktuře meziobratlové tkáně. disk.
Počáteční formování nebo exacerbace osteochondrózy hrudní páteře může být ovlivněna špatnou výživou, nerovnoměrným vývojem hřbetních a hrudních svalů, nadměrnou hmotností (obezitou), patologií dolních končetin (napříkladploché nohy), poranění zad atd. V patogenezi tohoto onemocnění hraje významnou roli dezorganizace segmentálního krevního oběhu, která způsobuje dehydrataci pulpního (želatinového) jádra, což vede kztráta amortizačních vlastností meziobratlové ploténky, změna zatížení okolního vláknitého prstence a další postupná destrukce tohoto segmentu pohybu páteře.
V procesu progrese prochází hrudní osteochondróza 4 po sobě jdoucími fázemi vývoje, z nichž každá se vyznačuje vlastními anatomickými a morfologickými změnami ve struktuře disku, sousedních obratlů a fazetyklouby. Negativní metamorfózy probíhající s tímto onemocněním mohou navíc přímo ovlivnit další okolní tkáně (svalové, cévní, pojivové) nebo nepřímo ovlivnit práci vzdálených orgánů a systémů lidského těla. (střeva, srdce, plíce atd. ).
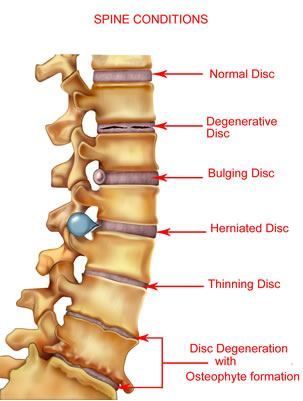
První stupeň
V počátečním stádiu tvorby hrudní osteochondrózy se ve vnitřní membráně mezikruží fibrosus tvoří mikrotrhliny, do kterých postupně začíná pronikat jádro pulposus a dráždí nervová zakončení v distálních vrstvách vláknitéprstenců a v podélném zadním vazu. V této fázi vývoje onemocnění může pacient již cítit bolest přímo ve střední části zad nebo zdánlivou bolest v oblasti srdce. Může ho také pronásledovat pocit křečovité kontrakce. v hřbetních svalech.
Druhý stupeň
Osteochondróza hrudní páteře 2. stupně je charakterizována další destrukcí mezikruží fibrosus, která je doprovázena nestabilitou páteře způsobenou nadměrnou pohyblivostí jejích postižených obratlů. Bolestivýpocity z 2. stupně vývoje patologie se zintenzivňují a mohou pokračovat jako dorsalgie (mírná přetrvávající bolest, zhoršená pohyby zad) nebo dorsago (prudce vznikající na pozadí dlouhodobého pobytu v jedné poloze, silné„Střelba“ bolesti).
Třetí stupeň
Ve třetím období hrudní osteochondrózy dochází k úplnému prasknutí struktury mezikruží fibrosus s výstupem jádra pulposus za jeho hranice a vytvořením meziobratlové kýly. Nejčastěji takové formace vznikají ve směru obratlekanál, který vede ke kompresi míchy, míchy a sousedních cév. To je doprovázeno radikulárním syndromem (vyzařující bolest do různých částí těla), torakalgií na pozadí osteochondrózy (silná bolest za hrudní kostí, připomínajícísrdeční), myelopatie (senzorické a motorické poruchy) a další příznaky neurovaskulární a svalově tonické povahy. V této fázi může začít fixovaná hrudní kyfóza, skolióza nebo kyfoskolióza.
Čtvrtý stupeň
Během závěrečné fáze hrudní osteochondrózy se degenerativní procesy rozšířily do interspinózních a žlutých vazů, dalších tkání páteře a blízkých svalů. Dystrofie meziobratlových plotének pokračuje v pokroku, až k jejímuzjizvení a další fibróza. Deformující se artróza se vyvíjí v lunátních a meziobratlových kloubech, na procesech obratlů se tvoří osteofyty (kostní výrůstky). Klinický obraz v tomto období onemocnění může být docela všestranný, protože stupeň poškození jednotlivých disků se často liší. U nekomplikované osteochondrózy může fibróza problémového disku označit přechod onemocnění do stádia stabilní remise, ale se ztrátou normální funkce na jeden nebo druhý stupeň. páteř.
Důvody
Hrudní osteochondróza u mužů a žen se může vyvinout v důsledku následujících predisponujících faktorů:
- přirozený proces fyziologického stárnutí, doprovázený změnami struktury kostně-chrupavkové tkáně páteře související s věkem;
- genetická predispozice k abnormální tvorbě pohybových segmentů páteře;
- fyzicky neaktivní životní styl vedoucí k dystrofii spinálních svalů;
- silové sporty, které zahrnují nadměrné mechanické namáhání páteře (především vzpírání);
- poranění páteře (i ta, která se vyskytla v dávné minulosti);
- endokrinní poruchy v lidském těle, narušení výživy tkání páteře;
- významně vyšší než normální tělesná hmotnost (obezita);
- nezdravá strava (nedostatek vitamínů, minerálů a tekutin);
- patologie páteře s jejím nepřirozeným ohybem;
- nerovnováha ve vývoji svalového rámce;
- delší studium nebo práce vsedě s tělem ohnutým dopředu;
- fyzicky obtížné pracovní podmínky (neustálé nesprávné zvedání závaží);
- závažné metabolické poruchy;
- ploché nohy a další nemoci dolních končetin, které ovlivňují přerozdělení zátěže na páteři;
- vaskulární onemocnění, která zhoršují prokrvení zad;
- závažné infekční, alergické a autoimunitní procesy;
- časté podchlazení;
- stresové situace a nervové vyčerpání;
- špatné návyky a kouření.
Příznaky osteochondrózy hrudní páteře
Známky hrudní osteochondrózy, kvůli výše popsaným strukturálním rysům tohoto segmentu páteře, nemusí pacienta dlouhodobě přímo obtěžovat a objeví se, pouze pokud se patologický proces rozšíří do laterálníhoa / nebo zadní části postižených pohybových segmentů páteře a přechod onemocnění na druhý nebo třetí stupeň. Obecně jsou všechny příznaky hrudní osteochondrózy vyjádřeny ve formě vertebrálních syndromů (bolestivé účinky přímo souvisejícís funkčními poruchami v kostně-chrupavkové tkáni páteře) a extravertebrálními nebo kompresními syndromy (negativní jevy vyplývající z patologických impulsů z problémového segmentu páteře).
Vertebrální syndromy
Vertebrální příznaky osteochondrózy hrudního segmentu páteře se projevují hlavně dvěma bolestivými syndromy, které se nazývají dorsago a dorsalgia.
Dorsago
Jde o akutní a náhlý záchvat bolesti, tzv. „lumbago“, který je lokalizován v interskapulárním prostoru a může se objevit kdykoli. Nejčastěji syndrom dorsago postihuje pacienty, kteří již byliv sedě s tělem nakloněným dopředu a prudce měnící polohu těla. Pacienti popisují samotný okamžik útoku jako „úder dýkou“ doprovázený prudkým křečem páteřních svalů. Kromě silné bolesti subjektivní pocity s hřbetemvyjádřeno dušností a výrazným omezením volnosti pohybu v hrudní části zad. Podobná exacerbace osteochondrózy s periodickými záchvaty může trvat až dva týdny.
Dorsalgia
Tento syndrom se od předchozího liší postupným vývojem nepříjemných a bolestivých pocitů, které se mohou během dvou až tří týdnů zvyšovat. Samotná bolest s dorsalgií není tak výrazná, ale její dlouhodobá přítomnost způsobujeneustálý pocit úzkosti. Hřbetní svaly, jakož i během hřbetního svalu, jsou vystaveny značnému namáhání, které může u pacienta způsobit nedostatek inhalovaného vzduchu. Bolest zad se zvyšuje s pohyby kmene(zejména při ohýbání), hluboké dýchání, kašel atd. Samostatně horní dorsalgie (hlavní lokalizace negativních jevů v cervikotorakálním segmentu páteře) a dolní dorsalgie (hlavní lokalizace negativních jevů vtorakolumbální segment páteře).
Extravertebrální syndromy
Extravertebrální syndromy hrudní osteochondrózy mohou být kvůli největšímu rozsahu této části páteře velmi rozmanité, což značně komplikuje správnou diagnózu onemocnění. Vznikají v důsledku mechanickýchkomprese odpovídajících nervových kořenů, blízkých cév nebo samotné míchy. Příznaky komprese u mužů a žen jsou obecně podobné a liší se pouze tehdy, když se patologické impulsy rozšíří na sexuálnísféra (například u mužů je někdy na pozadí onemocnění zaznamenána erektilní dysfunkce). Téměř ve všech případech jsou extravertebrální příznaky způsobeny již vytvořenými meziobratlovými kýlami, které se nejčastěji objevují v dolníchhrudní oblasti, ale v zásadě se mohou tvořit v jakémkoli segmentu pohybu páteře od obratle D1 po obratel D12. Jak vidíte na obrázku níže, je to na lokalizaci osteochondrózy u nich, která je patologickáproces určitých systémů a orgánů lidského těla s negativními projevy, které jsou pro ně charakteristické.
Radikulární syndromy
V rámci symptomů komprese hrudní osteochondrózy jsou nejčastěji a jasně pozorovány radikulární syndromy, které jsou vyvolávány kompresí nervových zakončení v jednom nebo druhém segmentu páteře. V závislosti na koncentraci, napřproblémy pacientů mohou narušit následující bolestivé jevy:
- v případě porušení v oblasti obratle T1 - bolestivé pocity a parestézie z horního hrudního spinálního pohybového segmentu se nejčastěji šíří podél supraskapulární zóny do oblasti jednoho z podpaží až po loketní kloub;
- v případě porušení v oblasti obratlů T2-T6 - bolestivost jako interkostální neuralgie se může rozšířit z této části páteře podél interskapulární oblasti a obklopit axilární a lopatkové zóny v půlkruhu, stejně jako 2-6 interkostální prostork hrudní kosti;
- v případě porušení v oblasti obratlů T7-T8 - bolest opasku se šíří převážně ze spodní úrovně lopatek páteřních kloubů do horních částí klenby a postihuje epigastrickou oblast, kde způsobujesvalová obrana (silné svalové napětí);
- v případě porušení v oblasti obratlů T9-T10 - interkostální neuralgie se rozšiřuje z dolních hrudních pohybových segmentů páteře do dolních částí pobřežního oblouku a dále do pupeční oblasti, čímž mění tón střední části břišních svalů;
- v případě porušení v oblasti obratlů T11-T12 - bolest vychází také z dolních hrudních pohybových segmentů páteře a zasahuje do hypogastrických (pod žaludek) a oblastí třísel podél odpovídajících bočních zón hrudníku.
Kromě bolesti jsou radikulární syndromy hrudní osteochondrózy často doprovázeny negativními příznaky z určitých vnitřních orgánů břišní dutiny a / nebo hrudníku. Navíc v některých případech takové příznakyjsou tak podobné patologickým projevům jiných nemocí, že je prakticky nemožné přesně rozpoznat jejich příslušnost bez přímého výzkumu. Například lékařská literatura popisuje případ neoprávněného jednáníapendektomie (chirurgický zákrok k odstranění slepého střeva) podle jednoznačné kliniky akutní apendicitidy, která se ve skutečnosti ukázala jako jeden z výrazných syndromů osteochondrózy.
Takže když je osteochondrotický proces lokalizován v horní hrudní oblasti páteře (od T1 do T4), pacienti mohou pociťovat bolestivost a / nebo různé nepohodlí v jícnu nebo hltanu, které jsou často vnímány jakopřítomnost cizího tělesa. Takové pocity jsou často paroxysmální (někdy konstantní) a zesilují se vážným zatížením problémové části zad. Někdy jsou projevy radikulárního syndromu v horním hrudním segmentu zaměňovány se známkamiobstrukční bronchitida nebo zápal plic, protože reflexní kašel s osteochondrózou hrudní oblasti a bolest na hrudi připomínají příznaky této skupiny onemocnění. Také se může objevit bolest na hrudi ve formě torakalgie, připomínajícíjeho intenzita je záchvat anginy pectoris, plicního tromboembolismu, infarktu myokardua další podobné patologie závažné povahy, což vyžaduje podrobnou diferenciální analýzu lékařů.
Pacienti s osteochondrózou ve středním hrudním segmentu páteře (T5 až T7) nejčastěji pociťují nepohodlí a bolest v solárním plexu a žaludku, kterým se říká vertebrální gastralgie. Na porážkuspinální pohybové segmenty T8-T9, je možné vyvinout bolest v oblasti dvanáctníku, zvanou - vertebrogenní duodenalgia. . . Oba tyto a další bolestivé pocity u různých pacientů nebo u různýchčasy se mohou lišit v intenzitě od mírné a „bolavé“ po extrémně akutní. Zesilují se zpravidla prodlouženým pobytem těla v jedné poloze (sedět u stolu, ležet na zádech atd. ), V případě náhlých pohybů těla, a také v okamžiku kýchání nebo kašlání. Tyto bolesti jsou často doprovázeny parestézií. (necitlivost, brnění, pálení) uprostřed břišní stěny.
S radikulárními projevy osteochondrózy v dolní hrudní oblasti páteře (od T8 do T12) si někteří pacienti mohou stěžovat na bolesti v dolní břišní dutině, napodobující střevní poruchy. nebo patologie. Někdybolest se šíří do žlučníku a je lokalizována v zadní oblasti pravého hypochondria. Ještě méně často se u pacientů vyskytuje bolest podobná patologické klinice močového měchýře v suprapubické oblasti. Stejně jako v předchozímv takovém případě se povaha takové bolesti může lišit v poměrně širokém rozmezí (od mírné po intenzivní) a jejich závažnost se zvyšuje s prodlouženým fyzickým nebo statickým namáháním páteře, kýcháním, kašláním atd.
kompresní myelopatie
Tento kompresní syndrom hrudní osteochondrózy je poměrně vzácný a je kompresí míchy přímo výslednou meziobratlovou kýlou. . . Jeho charakteristické příznaky na začátkuformace je vyjádřena lokální bolestí v odpovídající oblasti bolesti zad nebo opasku v problémové oblasti, stejně jako pocit slabosti a / nebo necitlivosti nohou. S progresí se bolest zesiluje, může ovlivnit po proudumezižeberní prostor, břišní orgány, třísla a lze jej výrazně pociťovat na dolních končetinách. V závažných případech s kompresní myelopatiímůže se vyvinout dysfunkce pánevních orgánů, což vede k narušení procesůdefekace a / nebo močení. Kromě toho mohou nastat závažné povrchové a hluboké parestézie a smyslové poruchy až po spastickou parézujednu nebo dokonce obě nohy.
Cévní komprese
Komprese cév sousedících s hrudním segmentem páteře vede k myeloischemii, v důsledku čehož je narušen přívod krve, a tedy správná výživa míchy. Projevy tohoto syndromu jsou ve skutečnostiúplně opakujte příznaky kompresní myelopatiea jsou charakterizovány hlavně poruchami pánve, ztrátou citlivosti dolních končetin a snížením jejich funkčnosti. Pacienti často popisujítento problém s větou - „nohy selhávají“.
Vegetativní syndromy
V některých případech jsou při hrudní osteochondróze poškozeny autonomní nervové uzliny (ganglia), v důsledku čehož může pacient pociťovat celou řadu negativních příznaků. Mohou to být různé parestézie. , svědění a změny pigmentace kůže v oblasti problémového ganglia, bolestivost jedné poloviny těla, lokální teplotní poruchy, hyper- nebo chřadnutí svalů, dezorganizace práce končetin nebo vnitřních orgánů atd. Podle jehove skutečnosti jsou tyto viscerální vertebrogenní příznaky podobné projevům radikulárních syndromů, ale liší se od nich v nepřítomnosti jasné lokalizace a přítomnosti sekrečních a motorických poruch. Když se účastní patologického procesu hvězdicovitéhouzel postihující horní hrudní obratle, může dojít k porušení paží, horní části hrudníku a srdce. V případě poškození dolních hrudních ganglií se mohou objevit funkční poruchyorgány malé pánve, břišní a hrudní dutiny, stejně jako trofické změny na dolních končetinách a zbytku těla.



































